
Болезни
глаз
Болезни
век
Воспаление
век (blepharitis).
Это
заболевание
может
протекать
как в виде
поверхностного
(если в
процесс
вовлечена
кожа век,
чаще в
области
края), так и
глубокого
(когда
поражены
подкожная
клетчатка и другие
глубжележащие
ткани век).
У собак в
основном
наблюдается
поверхностное
воспаление
век.
Поверхностное
воспаление
свободного
края век (blepharitis marginalis). Это
заболевание
может
протекать в
двух видах: в
виде простого
(Blepharitis marginalis simplex) и
язвенного (Blepharitis marginalis ulcerosa).
Простой
блефарит
развивается
при плохих
условиях
содержания
собаки
(грязь, пыль),
инфицированных
ранениях
кожи век,
раздражении
век слезой
(при заболевании
слезного
аппарата).
Предрасполагающим
моментом
является
недостаточное
содержание
витаминов в
составе
рациона.
Болезнь
характеризуется
припуханием
краев век и
гиперемией,
образованием
желтоватых
корочек, а в
дальнейшем
выпадением
ресниц.
Собака
испытывает
зуд.
Лечение
сводится к
устранению
причин,
вызвавших это
заболевание.
Корочки
осторожно
удаляют,
края век
протирают 3 %
раствором
борной кислоты,
а затем
ежедневно
смазывают
1–2% мазью из
желтой или
белой
осадочной
ртути. Хорошие
результаты
дает
смазывание
краев пораженных
век 1 %
раствором
блестящей
зелени в 40–70°
спирте. При
наличии
зуда — не допускать
расчесывания,
применяя
шейный воротник.
Язвенный
блефарит
развивается
вследствие
внедрения
стафилококков.
Клиническими
признаками
этого
заболевания
являются:
резко
выраженная
диффузная
припухлость
век и
скопление
гнойного эксудата
у основания
ресниц.
После
удаления
корок
засохшего
гноя обнажаются
язвочки. При
длительном
течении
заболевания
ресницы
выпадают
полностью,
края век
сильно
утолщаются,
что ведет к упорному
слезотечению.
Лечение
состоит в
удалении
корочек,
орошении
краев век 3 %
раствором борной
кислоты,
смазывании
(через день)
2 % раствором
азотнокислого
серебра,
мазями ксероформной,
новиформной
(2–5%),
пенициллиновой
(300.
Е. Д. на 1,0
мази).
Хорошее
действие
при
смазывании
краев век
оказывает
блестящая
зелень в 0,5–1%
концентрации.
При наличии
зуда
пораженные
края век
полезно смазывать
новоциллином.
Из
биогенных
стимуляторов
можно
ежедневно
вводить под
кожу
экстракт
листьев
алоэ (Extr. Aloe) или
ФИБС в дозе
0,5–1,0.
Врожденное
сращение
краев век (atresia palpebrarum).
Это явление в первые
дни после
рождения у
собак
считается
физиологическим.
Оно должно
исчезнуть к
9–12-му дню
жизни. Если
разъединение
век после
указанного
срока
значительно
задерживается
или совсем
не
наступает,
необходимо
такое явление
считать
аномалией,
или
патологическим
состоянием.
Лечение
сводится к
операционному
разъединению
краев век
после
предварительного
обезболивания
введением в
конъюнктивальный
мешок
нескольких
капель 1 %
раствора
новокаина.
Направление
разреза
должно
совпадать с естественным
положением
глазной щели.
Перед
разрезом
веки
приподнимаются
пинцетом. В
таком
положении
скальпелем
делают
небольшое
отверстие,
которое
затем расширяют
тупоконечными
ножницами. С
целью предупреждения
сращения
век после
рассечения
края их
смазывают
стерильным
вазелином.
Заворот
век. (entropium
palpebrae).
Это
заболевание
выражается
в
патологическом
состоянии
века, когда
край его
завернут
внутрь по
направлению
к глазному
яблоку. При
завороте
значительной
степени к
глазному
яблоку
обращены не
только
свободный
край, но и
кожная поверхность
века,
покрытая
ресницами и
кожными
волосами
(рис. 74),
которые при
таком положении
сильно
раздражают
роговицу,
что ведет к
ее
воспалению
и
изъязвлению.
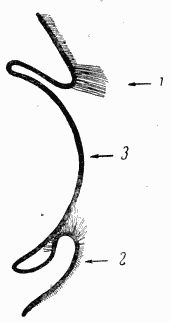
Рис. 74. Схема
положения
века при
завороте
1 —
нормальное
положение
века; 2 —
положение завернутого
века; 3 —
роговица
Заворот
век чаще
всего
встречается
у собак и
особенно у
грубошерстных
охотничьих
и догов.
Основными
причинами
заворотов
век у собак
являются
хронические
воспалительные
процессы
конъюнктивы,
ведущие к
рефлекторному
сокращению musculi orbicularis.
Иногда
заворот век
бывает и
врожденным.
Заболевание
протекает
при
явлениях
слезотечения,
сужения
глазной
щели,
обращенности
кожи век к
глазному
яблоку, воспаления
(а иногда и
изъязвления)
роговицы.
Единственным
видом
лечебного
вмешательства
является операционное.
Во
избежание
развития
больших
патологических
изменений
роговицы
(язв, рубцов)
операцию не
следует
отлагать на
длительное
время. Все
оперативные
вмешательства
при этом
заболевании
сводятся к
вырезанию и
удалению
кожного
лоскута пораженного
века. Форма
удаляемого
лоскута и
место его
вырезания
зависят от
степени и локализации
поражения.
При
завороте
средней
части края
века лоскут
кожи
круглой формы
вырезают
напротив
места
поражения
(рис. 75, 1). При завороте
всего края
длина
вырезаемого
лоскута
должна
равняться
длине
глазной
щели (рис. 75, 2).
Операцию
проводят в
лежачем
положении
животного.
После
подготовки
операционного
поля и
определения
местоположения
и размеров
намечаемого
для
удаления
лоскута
параллельно
краю века
пинцетом
захватывают
и
оттягивают
кожу его, и
образовавшуюся
кожную
Рис. 74. Схема
по складку
отрезают
ножницами.
Расстояние
между краем
века и прилегающим
к нему краем
раны должно
быть не менее
0,3–0,5 см.
Остановив
тампонами
кровотечение,
края раны
соединяют
узловым
швом. Сращение
краев раны и
рубцевание
придает веку
нормальное
положение,
так что
раздражение
ресницами
роговицы в
дальнейшем
не происходит.
Если
заворот
имеется на
обоих веках,
то следует
вырезать по
лоскуту в
каждом. При
заворотах в
наружной
части век
производят
иссечение
углового
лоскута, а
образовавшуюся
рану
закрывают
узловым
швом (рис. 75, 3).
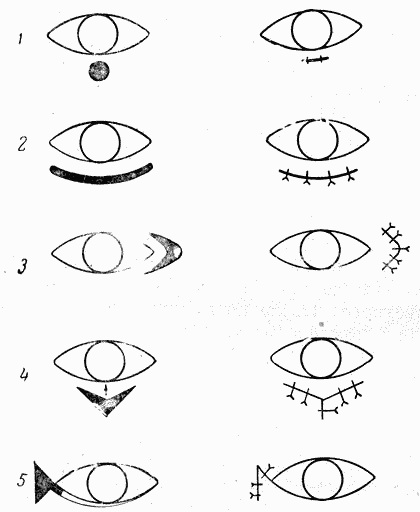
Рис. 75.
Операция на
веках
1, 2, 3 — при
завороте
век; 4, 5 — при
вывороте
век
Выворот
век (ectropium palpebrae).
Это такое
ненормальное
положение
века, когда
край его
выворочен
наружу, а
слизистая оболочка
(конъюнктива)
его
обнажена.
Причинами
этой патологии
могут быть:
рубцовое
стягивание
кожи век,
являющееся
следствием
заживления
ран, язв и
других
дефектов
указанной
ткани;
опухоли и
воспаление
конъюнктивы
с сильно
выраженными
явлениями
припухлости,
паралич
лицевого
нерва (при
этом
выворачивается
лишь нижнее
веко);
старческий
выворот (вследствии
слабости
мышцы века — musculi orbicularis).
Нередко у
собак
наблюдается
и
врожденный выворот.
Это
заболевание,
ввиду
удаления от
глазного
яблока
слезной
точки и
невозможности
поступления
слез в
слезное
озеро (а
стекают они
через край
века),
сопровождается
обильным
слезотечением.
Роговица
вследствие
неполного
прикрытия
пораженным
веком часто
воспаляется
и
изъязвляется.
Основным
лечебным
мероприятием
является
устранение
причин,
вызвавших и
поддерживающих
это заболевание
(лечение
конъюнктивитов,
парализованного
лицевого
нерва,
удаление
новообразования).
При
врожденных
выворотах
век я развившихся
вследствие
рубцевания
необходимо
прибегнуть
к операции.
При
выворотах
небольшой
степени,
отступая на
0,3–0,5 см от
края пораженного
века,
вырезают
треугольный
лоскут,
основание
которого
должно быть
обращено к
свободному
краю. Отпрепарировав
кожный
лоскут,
вывернутое
веко принимает
нормальное
положение
Края раны
соединяют
узловым
швом (рис. 75, 4).
Если
выворот
века имеет
значительную
степень и
большую
давность,
при лечении
треугольный
лоскут кожи
надо иссекать
в
латеральном
углу глаза.
Затем лоскут
подтягивают
и соединяют
с другим
краем раны,
как
показано на
рисунке 75, 5.
Болезни
конъюнктивы
и третьего
века
Воспаление
конъюнктивы (conjunctivitis). Это
заболевание
у собак
встречается
довольно
часто и
может
протекать в
виде катарального,
гнойного
или
фолликулярного
процесса.
Катаральный
конъюнктивит (Conjunctivitis catarrhalis)
может иметь
острую или
хроническую
форму.
Это
заболевание
вызывается
попаданием
инородных тел
(волос, пыли,
в том числе и
цветочной),
насекомых,
едкими
газами
(дымом),
заворотом
век,
микроорганизмами
(при чуме).
Острая
форма
катарального
конъюнктивита
характеризуется:
светобоязнью,
смыканием
век, припухлостью
и резкой
гиперемией
конъюнктивы.
Истечение
из глазной
щели
вначале
бывает жидким,
а позднее
приобретает
слизистую
консистенцию.
Слизистый
эксудат
скопляется
у
внутреннего
угла глаза в
виде
комочков
или нитей,
склеивает
ресницы, а иногда
между собой
и веки.
При хроническом
течении
клинические
признаки
сходны с
острым катаральным
конъюнктивитом,
но выражены
значительно
слабее.
Конъюнктива
гиперемирована
незначительно,
светобоязнь
отсутствует,
истечение эксудата
небольшое.
Вследствие
постоянного
выделения эксудата
волосы под
внутренним
углом глаза
выпадают.
Лечение
острой
формы
конъюнктивита
начинают с
устранения
причины,
вызвавшей
заболевание,
например
извлекают
внедрившиеся
в
конъюнктивальный
мешок
инородные
тела,
предохраняют
глаза от
новых
раздражителей
(дыма, пыли).
При
развитии
прогрессирующих
признаков
воспаления
вначале
применяют холод,
а позднее
(при
появлении
слизистого эксудата) —
тепло в виде
согревающего
компресса
из 3 %
раствора
борной
кислоты. Для
орошения конъюнктивы
(которое
проводят 2–3
раза в день)
используют
растворы
цианистой
ртути (1:3000) или
борной
кислоты (3 %).
Если
конъюнктива
века
вывернута,
ее
смазывают 5 %
раствором проторгола
или 1–2%
раствором
азотнокислого
серебра, повторяя
через день.
Остатки
азотнокислого
серебра
необходимо сразу
же
нейтрализовать
1 % раствором
хлористого
натрия,
иначе может
быть
повреждение
роговицы.
При
лечении
хронических
форм
катарального
конъюнктивита,
как и при
острых,
прежде
всего надо
устранить
причину,
вызвавшую
указанное
заболевание.
Из медикаментов,
кроме
указанных
выше, можно
применить
0,5 % раствор
сернокислого
цинка в виде
капель. При
очень
затяжных
процессах
рекомендуется
ежедневно
применять
подкожно
препарат
ФИБС в дозе
0,5–1,0.
Гнойный
конъюнктивит (Conjunctivitis purulenta). Это
заболевание
протекает в
тяжелой
форме и
нередко
приводит к
слепоте.
Развитие
процесса
происходит
вследствие
внедрения в
конъюнктиву
гноеродных
микробов,
что
наблюдается
даже при
очень ничтожных
ее
повреждениях.
Нередко
процесс развивается
из
катарального
конъюнктивита.
Он может
быть
симптоматическим
(при заболевании
собаки
чумой). В
этом случае
происходит
поражение
обоих глаз.
Характерными
признаками
заболевания
являются:
светобоязнь,
гиперемия и
припухание
конъюнктивы
(нередко
наблюдается
ее выпячивание
из глазной
щели).
Истечение
гнойного эксудата
из глазной
щели, в
первые два
дня имеет
жидкую
консистенцию,
а позднее
густую. Гной
засыхает на
ресницах
век и
скапливается
во внутреннем
углу глаза. У
собаки
имеется стремление
тереть
пораженный
глаз.
Нередко происходит
поражение
роговицы в
виде
помутнения
или изъязвления.
Лечение
начинают с
очищения от
гнойного эксудата и
корок краев
век
тампоном,
пропитанным
3 % раствором
борной
кислоты.
Полость
конъюнктивального
мешка
промывают 3 %
теплым
раствором
борной
кислоты, сулемы
(1:5000), риваноля
(1:2000). Затем
конъюнктиву
прижигают
5–10 % раствором
проторгола
или 1–2%
раствором
азотнокислого
серебра. С успехом
может быть
применена 5 % йодоформная
мазь, а также
раствор фурацилина
(1:5000) в виде
глазных
капель (по 2–3
капли 2 раза
в день).
Очень
хорошее
лечебное
действие оказывает
пенициллин.
Местно он
может быть применен
в виде мази
(200–300 тысяч Е. Д.
в 20,0 мази) или в
виде капель
(200–300 тысяч Е. Д.
в 20 мл 0,25 %
раствора
новокаина).
Пенициллин
можно
применять и
с целью общего
действия в
виде
внутримышечных
или подкожных
инъекций (о
дозе и
технике
введения
было
сказано
ранее).
Инъецировать
также можно
и новоциллин
(суспензия
новокаиновой
соли
пенициллина
в
персиковом
масле; в 1 мл
суспензии
содержится
300 000 Е. Д.
пенициллина
и 0,12
новокаина).
Доза — 5000 Е. Д.
на 1 кг
веса
больного
животного.
Этот
препарат вводят
один раз в двое
суток, так
как
присутствие
его в
организме продолжается
около 48
часов.
При
явлениях
зуда с целью избежания
образования
расчесов
можно
местно применять
препараты
новокаина в
виде 1 % мази
или такой же
концентрации
раствора, а
также воспользоваться
защитным
намордником.
Фолликулярный
конъюнктивит (Conjunctivitis follicularis). Это
заболевание Характеризуется
воспалением
конъюнктивы
и
лимфатических
фолликулов
на
внутренней
поверхности
третьего
века.
Причины,
вызывающие
это
заболевание,
полностью
еще не
выяснены,
поэтому в
настоящее время
имеются
только одни
предположения.
Так,
например,
одни
считают
причиной
возникновения
этого
заболевания
механические
раздражители
(пыль, дым и
пр.), другие —
следствием
катарального
конъюнктивита,
третьи —
последствием
чумы и т. д.
Клинические
признаки
улавливаются
лишь при
специальном
обследовании
третьего
века. При
этом во
внутреннем
углу глаза
будет
обнаружена
в той или иной
степени
гиперемия
конъюнктивы
и наличие
катарально-гнойного
эксудата.
Часто
образуется
заворот век.
На вывернутой
наружу
внутренней
поверхности
третьего йека
находят
скопление
воспаленных
фолликулов
темно-красного
цвета,
каждый из
них величиной
с просяное
зерно. В
большинстве
случаев
поражаются
одновременно
оба глаза.
Ввиду
излечимости
болезни —
прогноз
благоприятный.
Лечение сводится
к
повторному
прижиганию
фолликулов 5 %
раствором
азотнокислого
серебра. Для
этого,
зафиксировав
собаку,
анатомическим
пинцетом
захватывают
третье веко
и, выворачивая
его внутрешою
поверхность
наружу,
прижигают
азотнокислым
серебром
воспаленные
фолликулы, а
затем сразу
же
нейтрализуют,
смывая 1 % раствором
хлористого
натрия. Если
третье веко
поражено и
во втором
глазу, то с
ним проделывают
то же самое.
Повторно
прижигают
через 3–5 дней.
Для полного
курса
лечения
обычно
требуется
от 3 до 8
прижиганий.
В случаях,
имеющих
большую
давность,
производят
экстирпацию
третьего
века. Для
этого в
конъюнктивальный
мешок
вводят,
несколько
капель 1 %
раствора
новокаина,
через 2–3 минуты
при помощи
пинцета
захватывают
третье веко
и тонкой
инъекционной
иглой вводят
в его толщу
0,5–1,0 мл 0,5 %
раствора
новокаина.
Затем изогнутыми
тупоконечными
ножницами
отрезают
веко (рис. 76).
Вредных
последствий
этой операции
не отмечено.
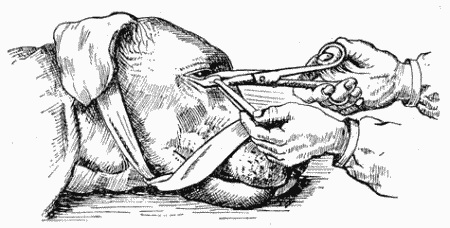
Рис. 76.
Удаление
третьего
века
Дермоид
конъюнктивы (dermoidum conjunctivae). Это
заболевание
представляет
собой состоящее
из тканей
кожи
новообразование
врожденного
происхождения.
У собак
встречается
довольно
часто и
обычно
локализуется
на
конъюнктиве
века или
склере, но
иногда
бывает и на
роговице.
При
осмотре
пораженного
глаза на
конъюнктиве
века, склере
или
роговице
(чаще в наружном
углу глаза)
находят
новообразование,
покрытое
волосами
(обычно
длинными),
как представлено
на рисунке 77.
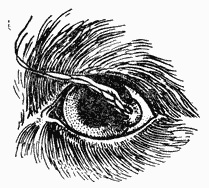
Рис. 77.
Дермоид
склеры и
роговица
Лечение —
операционное.
Операцию
проводят на
фиксированной
собаке под
местным
обезболиванием.
Дермоид
края век или
конъюнктивы
захватывают
пинцетом и
удаляют
ножом или
ножницами.
Дермоид
роговицы
удалить
полностью
обычно не
удается,
поэтому остатки
его
прижигают
азотнокислым
серебром (с
последующей
нейтрализацией
1 % раствором
хлористого
натрия).
Болезни
роговицы
Травмы (traumae).
Травмы
роговицы у
собак
встречаются
сравнительно
часто. Их
наносят
главным
образом кошки
когтями,
собаки
зубами.
Травмы
наблюдаются
и при ударе
тупым
предметом.
Повреждения
могут быть
поверхностными,
глубокими и
проникающими.
При
поверхностных
травмах
происходит
нарушение
целости
лишь
эпителия
роговицы, и
заживление
наступает
без
рубцевания.
Глубокие
повреждения
роговицы
характеризуются
нарушением
паренхимы
роговицы и зарастанием
дефекта с
образованием
непрозрачного
рубца.
При
проникающих
ранениях из
передней
камеры
глаза
вытекает
водянистая
влага, а в
случае
проникновения
инфекции в глубь
глаза может
развиться
гнойное
воспаление
всех
составных
частей
глазного
яблока. Общими
клиническими
признаками
травматических
повреждений
роговицы
являются светобоязнь
(закрытие
глазной
щели) и
слезотечение.
Роговицу
обследуют
после
предварительного
введения в конъюктивальный
мешок
нескольких
капель 1–2%
раствора
новокаина.
Незначительные
повреждения
простым
осмотром
роговицы не
всегда
удается обнаружить.
В этих
случаях
требуется
нанести на
роговицу
несколько
капель 2 %
раствора флюоресцеина
(дефект
окрасится
зеленым
цветом), или эскорцина
(произойдет
красное
окрашивание
дефекта), или
осмотреть
роговицу
при боковом
освещении.
Глубокие
дефекты
обнаруживаются
легко, так
как вокруг
них
развивается
реактивное
воспаление.
При
обнаружении
в роговице
инородного
тела
лечение
сводится к
его
удалению,
которое
производят
глазным
пинцетом
после предварительного
орошения 1 %
раствором
новокаина.
Поверхность
роговицы
затем
дезинфицируют
0,5 %
раствором
колларгола,
раствором риваноля
1:1000, раствором
пенициллина
или пудрой
белого
стрептоцида.
Проникающие
раны
значительных
размеров,
расположенные
около лимба, можно
закрыть
лоскутом
конъюнктивы,
край которого
фиксируют
двумя-тремя
стежками на
склере. При
развитии панофталмита
проводят
соответствующее
лечение.
Воспаление
роговицы (keratitis). Причинами
этого
заболевания
могут быть механические
(травмы,
заворот век,
инородные
тела),
физические
(ожоги),
химические
(воздействие
кислот,
щелочей и
др.),
инвазионные
(телязиоз), местная и
общая
инфекция
(чума).
Клиническими
признаками
заболевания
являются:
помутнение
и потеря
блеска
роговицы, перикорнеальная
инъекция,
светобоязнь,
слезотечение,
боль.
Помутнение
роговицы
образуется
вследствие
скопления
клеток
инфильтрата
и может быть
частичным
или
распространенным.
Скопившийся
в роговице
клеточный
инфильтрат
в
незначительном
количестве
может
рассосаться
полностью.
При
скоплении
его в
большом
количестве
(что бывает
при
глубоких
поражениях
роговицы)
может
произойти
организация
соединительной
ткани, т. е.
образуется стойкое
помутнение
(бельмо)
(рис. 78). При
внедрении в
инфильтрат
гнойной
инфекции в
роговице
образуется
абсцесс или
диффузное
нагноение. Гнойный
эксудат может
выйти
наружу,
образуя
язву, или в
переднюю
камеру
глаза,
вовлекая в
воспалительный
процесс все
оболочки
глазного
яблока.

Рис. 78.
Помутнение
роговицы
Кератиты
подразделяются
на поверхностные
и глубокие
(паренхиматозные).
Поверхностные,
в свою
очередь,
подразделяются
на бессосудистые
и
сосудистые,
а глубокие —
на негнойные
и гнойные.
При
поверхностных
кератитах воспалительный
эксудат
располагается
между
эпителием и боуменовской
оболочкой.
Бессосудистые
кератиты
характеризуются
отсутствием
в роговице
развития
кровеносных
сосудов. При
сосудистых
же
кератитах
характерным
является
развитие в
поверхностном
слое
роговицы
мелких
кровеносных
сосудов,
располагавшихся
вокруг
дефекта. При
гнойном
кератите
воспалительный
процесс
локализуется
в паренхиме
роговицы, где
инфильтрат
в
дальнейшем
создает
стойкое
непрозрачное
помутнение.
Глубокий
кератит
негнойного
характера при
переходе в
гнойную
форму
сопровождается
весьма
сильными
воспалительными
явлениями.
Роговица
приобретает
серо-желтый
или желтый
цвет; в
глубоких слоях
ее
образуются
сосуды,
идущие от
лимба к центральному
очагу.
Лечение
любой формы
кератита
желательно
начать с устранения
причины,
вызвавшей
заболевание.
Поверхность
роговицы
обмывают 3 %
раствором
борной
кислоты или риванолем
(1:2000). Затем в
конъюнктивальный
мешок
вводят 5 % йодоформную,
ксероформную
или
пенициллиновую
мазь. Для
просветления
роговицы
применяют в
виде глазных
каноль
(2 раза в день)
2–3% растворы
дионина. При
хроническом
течении
кератита
можно
применять 2 % желто-ртутную
мазь, 5 % мазь
из
йодистого
калия или каломеля;
при гнойных
кератитах —
орошение
конъюнктивального
мешка
новокаиновым
раствором с
пенициллином.
При наличии
язв
производят
припудривание
роговицы
порошком сульфацилнатрия,
белого
стрептоцида,
смазыванием
5 % йодоформной
мазью.
Хорошие
лечебные
результаты
дает применение
пенициллиновых
капель. При
сосудистых
кератитах
применяют
порошок каломеля
или
прибегают к
оперативным
способам,
заключающимся
в
рассечении
конъюнктивы
с сосудами
(до склеры)
вокруг
роговицы,
или в вырезывании
полоски
конъюнктивы
шириной в 2–3
мм вокруг
пораженного
участка. При
глубоких
кератитах
применяют в
указанных чыше
концентрациях
дионин или желтортутную
мазь.
Воспаление
радужной
оболочки (Iritis)
Причины,
вызвавшие
это
заболевание,
могут быть
как первичными,
так и
вторичными.
К первичным
относятся
язвы
роговицы,
проникающие
раны в
полость
яблока и др.
К вторичным
(или
симптоматическим)
причинам
относятся
инфекционные
заболевания
(чума),
желудочно-кишечные
интоксикации,
аллергическое
состояние
организма, эндокринные
расстройства
и др.
Клиническими
признаками
заболевания
будут: 1)
изменение
цвета радужной
оболочки
(вследствие эксудации),
причем эксудат
(серозный,
фибринозный
или гнойный)
покрывает
поверхность
радужной
оболочки и
собирается
в нижней
части передней
камеры
глаза,
образуя
студенистую
массу, цвет
которой
зависит от
характера эксудата
(при фибринозном
— серый, при
гнойном —
желтый или
зеленовато-желтый,
при примеси
крови — розовый);
2) гиперемия
сосудов
вокруг
роговицы (перикорнеальная
инъекция); 3)
светобоязнь;
4) сужение
зрачка
вследствие инфильтрации
радужной
оболочки; 5)
образование
задних синехий
(спаек
радужной
оболочки с
хрусталиком);
6) при
длительном
течении —
помутнение
хрусталика.
При
остром
течении эксудат
(асептический)
может
рассосаться,
что
является
благоприятным
и желательным
исходом.
Последствиями
этого
заболевания
могут быть синехий
(спайки
радужной,
оболочки с
прилегающими
тканями),
ослабление
или потеря
зрения вследствие
помутнения
хрусталика
или стекловидного
тела. При
гнойном ирите
нередко
развивается
панофталмит.
Лечение
следует
начать с
устранения
причины
заболевания.
Больных
животных
необходимо
содержать в
затемненном
помещении.
Задачей местного
лечения
является
предотвращение
синехий.
Для этой
цели
применяют
0,5 % раствор
атропина (по
2–3 капли 2–3
раза в день).
При
необходимости
длительного
и
повторного
введения лучше
пользоваться
скополамийом
(он менее
ядовит, чем
атропин) 0,25 %
концентрации.
Эти
препараты,
расширяя
зрачок,
препятствуют
образованию
синехртй
и
способствуют
рассасыванию
воспалительного
эксудата.
Для
ускорения
рассасывания
применяют
тепло в виде
припарок,
грелок. Для
уменьшения болезненности
вводят
глазные
капли, цияоль (cicho-lum)
или раствор
новокаина
(1–2%).
При
гнойных
иритах с
целью
удаления эксудата
прибегают к
проколу
передней
камеры
глаза (близ лимба),
куда затем
вводят 5000–10000 Е.
Д.
пенициллина.
Этот
препарат
также
желательно
вводить (в
мышцу или
подкожно) с
целью
общего
действия.
Помутнение
хрусталика (Cataracta)
При этом
заболевании
происходит
помутнение
хрусталика
или его
сумки. По
характеру и
причинам
происхождения
катаракты у собак
могут быть:
1) травматическими
(от
повреждений
хрусталика
инородными
телами,
смещение
хрусталика,
разрыва
связок, фиксирующих
его);
2) старческими,
наблюдающимися
с 9–12-летнего
возраста и
характеризующимися
медленным
развитием,
поражением
обоих глаз;
3) симптоматическими,
являющимися
симптомом
общего
заболевания
организма
(чаще чумы);
4) диабетическими
(при
сахарном
мочеизнурении);
5) авитаминозными,
наблюдаемыми
чаще в
молодом
возрасте.
Патологоанатомические
изменения при
катаракте
состоят в
перерождении
клеток
хрусталика
и
образовании
межклеточных
пространств,
наполненных
жидкостью и
детритом. В
веществе
хрусталика
часто наблюдается
отложение
солей
извести.
Передняя стенка
капсулы
утолщается
за счет
фиброзного
разращения
и гиперплязии
эпителия.
Основным
клиническим
признаком
заболевания
является
потеря
прозрачности
хрусталика,
что легко
обнаруживается
при осмотре
невооруженным
глазом
(рис. 79).
Зрачок становится
дымчатым,
светло-серым,
молочно-серым,
бело-желтым.
Эти
помутнения
могут быть
диффузными
или ограниченными.
Они
перемещаются
лишь вместе
с движением
глазного
яблока.
Исследование
проводится
при хорошем
освещении.
Степень
потери
зрения при
катаракте
будет зависеть
от
локализации,
формы и
интенсивности
помутнения
хрусталика.

Рис. 79.
Катаракта
обоих глаз
Так как
помутнения
хрусталика
не поддаются
рассасыванию,
прогноз при
катаракте
является
неблагоприятным.
Удаление
пораженного
хрусталика
у собак хотя
и возможно, но
практического
применения
не нашло
ввиду
трудности
использования
очков для коррегирования
зрения.
Кроме того,
указанная
операция
может дать
положительный
результат
лишь при нормальном
световосприятии
(т. е. при
нормальном
функциональном
состоянии
зрительного
нерва и
сетчатки).
Глаукома
(Glaucoma)
Это
заболевание
выражается
в стойком
повышении
внутриглазного
давления
при отсутствии
воспалительных
явлений.
Нормальное
внутриглазное
давление у
собак равно
16–24 мм
ртутного столба,
при
глаукоме же
оно
повышается
до 80
мм.
Причины,
развития
глаукомы
еще
недостаточно
выяснены.
Можно лишь
сказать, что
она появляется
вследствие
нарушения
глазного лимфо- и
кровообращения.
При
повышенном
давлении
происходит
сжатие, а
затем атрофия
зрительного
нерва и
сетчатки.
Клиническими
признаками
глаукомы
будут:
повышение
внутриглазного
давления,
которое
определяется
пальпацией
глазного
яблока или
более точно
при помощи
глазного
тонометра;
незначительное
увеличение
глазного
яблока;
роговица принимает
более
выпуклую
форму и
имеет пониженную
чувствительность
(а при
хроническом
течении
мутнеет);
уплотнение
передней
камеры
глаза,
расширение
зрачка и его
вялая
реакция на
свет; при
исследовании
дна полости
глазного
яблока
обнаруживают
впяченность
соска
зрительного
нерва,
зрение
ослабевает,
а при
дальнейшем
развитии
процесса
теряется
полностью.
Прогноз —
неблагоприятный.
Лечение —
симптоматическое,
сводится к
применению
веществ,
суживающих
зрачок и
вызывающих понижение
глазного
давления.
Для этой цели
используют
пилокарпин
(1 %) или
эзерин (0,5 %), вводя
в
конъюнктивальный
мешок по 2–3
капли 3–4 раза
в день.
Если
указанное
лечение не
приводит к
положительным
результатам,
можно
произвести прокол
роговицы
(около лимба).
При атрофии
соска
зрительного
нерва к
положительному
результату
лечение не приводит.
Водянка
глаза (Hydrophthalmus)
Заболевание
это
характеризуется
увеличением
глазного
яблока
вследствие
нарушения
оттока из
него лимфы
или крови.
Подобные
нарушения развиваются
при
заболевании
(воспалительных
процессах,
новообразованиях)
тех частей
глазного
яблока
(роговицы,
сосудистой оболочки,
сетчатки,
хрусталика),
патологическое
состояние
которых
задерживает
отток
жидкостей
из него.
Клиническими
признаками
заболевания
являются:
сильное
увеличение
глазного
яблока
(рис. 80),
помутнение
роговицы,
увеличение
глубины
передней
камеры
глаза.

Рис. 80.
Водянка
глаза
Патологический
процесс
отличается
стойкостью
и
продолжительностью.
Самостоятельного
излечения
заболевания
не
происходит.
Прогноз —
неблагоприятный.
Лечение —
такое же, как
и при
глаукоме.
Панофталмит (Panophthalmitis)
При этом
заболевании
подвергаются
гнойному
воспалению
все ткани глазного
яблока.
Причинами
данного
заболевания
могут быть
проникающие
раны
глазного
яблока,
прободающие
язвы
роговицы,
метастатический
занос
инфекции из
первоначального
гнойного
очага
(флегмоны,
пиемии и др.).
Иногда панофталмит
может быть
осложнением
при чуме.
Клиническими
признаками панофталмита
будут:
сильная
гиперемия и
отек век и
конъюнктивы;
помутнение
роговицы;
содержимое
передней
камеры
глаза
мутное (с
желтым оттенком)
вследствие
примеси
гноя; сосуды
радужной
оболочки
сильно гиперемированы,
помутнение
хрусталика,
стекловидное
тело
инфильтрировано
гнойным эксудатом;
болезненность
при
пальпации. В
дальнейшем
все
внутренние
части
глазного
яблока подвергаются
гнойному
расплавлению.
Роговица
прорывается
и через
образовавшееся
в ней
отверстие
гной
вытекает наружу
или
выпячивается
в виде
желтоватого
сгустка.
Глазное
яблоко,
освобождаясь
от гнойного
содержимого,
спадает и
сморщивается.
В тяжелых
случаях
воспалительный
процесс
сопровождается
повышением
температуры
тела,
угнетенным
состоянием
и другими
явлениями
общих
расстройств.
Процесс
может
перейти и на
мозг, а
иногда на
другой глаз
или закончится
сепсисом.
Лечение. В
легких
случаях для
наружной
дезинфекции
производят
орошение
конъюнктивального
мешка
раствором риваноля
(0,1 %),
цианистой
ртути (1:3000),
пенициллином
(10000 Е. Д. в 1 мл 0,25 %
раствора
новокаина).
Внутримышечно
вводят
пенициллин
или новоциллин
(в дозах,
указанных
выше).
В
тяжелых
случаях с
целью
быстрой
ликвидации
процесса,
необходимо
оперативное
вмешательство.
Более
рациональным
видом операции
будет
являться экзентерация
глаза,
которая
устраняет
опасность
распространения
гнойной
инфекции.
Этого можно не
достичь при
энуклеации
глазного
яблока, при
которой
вскрывают
влагалище
зрительного
нерва, что
может
привести
(хотя у собак
наблюдается
очень редко)
к переносу
инфекции на
мозг.
Экзентерацию
глаза
производят
под местным
обезболиванием,
которое
заключается
в блокаде
глазничного
нерва.
Конъюнктивальный
мешок перед
обезболиванием
орошают
раствором
борной
кислоты (3 %)
или риваноля
0,1–0,2 %
концентрации.
Затем,
раздвинув
веки, вводят
иглу в конъюнктиву
наружного
угла глаза.
Иглу углубляют
(не
затрагивая
глазного
яблока) в направлении
челюстного
сустава
противоположной
стороны до
соприкосновения
с костью. Для
обезболивания
одного
глаза
требуется
5–10 мл 2%
раствора
новокаина.
Спустя
несколько минут
приступают
к операции,
для чего
фиксируют
глазное
яблоко
пинцетом, а
затем линейным
ножом
прокалывают
роговицу
вблизи наружного
угла глаза. В
образовавшееся
отверстие
вставляют
одну браншу
изогнутых
глазных ножниц
и отрезают
ими всю
роговицу.
Маленькой
острой
ложечкой
проникают
внутрь глазного
яблока и
выскабливают
все
содержимое
его, оставив
лишь одну
склеру.
Полость глаза
несколько
раз орошают
перекисью
водорода и с
целью
остановки
кровотечения
туго
тампонируют.
Для
удержания
тампонов на
края век накладывают
несколько
стежков
узлового шва,
а сверху
повязку. Швы
снимают
через 1–2 дня, удаляют
тампон и
применяют
обычное
антисептическое
лечение до
заживления.
Выпадение
(или вывих)
глазного
яблока (Prolapsus, s. Luxatio bulbi)
Выпадением
глазного
яблока
называют
смещение
его за
пределы
орбиты.
Глазное
яблоко при
этом будет
располагаться
впереди век
(рис. 81).

Рис. 81.
Выпадение
глазного
яблока
Причинами
выпадения
глазного
яблока у собак
в основном
являются
травмы:
удары, укусы.
Травматические
выпадения
чаще
встречаются
у
короткоголовых
собак,
имеющих
менее глубокую
орбиту.
Болезнь
характеризуется
тем, что
глазное яблоко,
вышедшее
целиком из
орбиты,
находится
впереди
сомкнутых
век, оно
держится
лишь на
надорванных
мышцах и
сильно
натянутом
нерве. В
свежих случаях
роговица
прозрачная,
а затем
становится
мутной.
Содержимое
передней
камеры глаза
ввиду
кровоизлияний
приобретает
красный цвет.
В
дальнейшем
вследствие
внедрения
инфекции
развивается
гнойное
воспаление.
Общее
состояние
животного
нарушается
и выражается
в
беспокойстве
и отказе от
пищи.
Прогноз
зависит от
состояния
глазного
яблока и своевременности
оказания
лечебной
помощи. При
незначительных
изменениях
в тканях
глазного
яблока и
немедленном
оказании
лечебной
помощи
наступает
полное
восстановление
функции. При
проникающих
ранениях
глазного
яблока,
приводящих
к гнойному
воспалению,
исход
неблагоприятный.
Лечение.
Если
глазное
яблоко
сохраняет
свою
целость и
содержимое
его не
инфицировано,
необходимо
произвести
вправление.
Оно состоит
в том, что
вначале конъюнктиву
и выпавшее
глазное
яблоко
обмывают 1 %
раствором
новокаина с
пенициллином
или борной
кислотой (3 %),
а затем
обезболивают
5 % раствором
новокаина.
Спустя
несколько минут
выпавшее
глазное
яблоко
вправляют равномерным
давлением
на него,
раскрыв пинцетами
веки. Если
вправлению
препятствует
резко
выраженная
припухлость
век, глазную
щель
требуется
удлинить,
разрезая
кожу в
наружном
углу глаза.
По
окончании
вправления
разрез
сшивают.
После
вправления
с целью предотвращения
рецидива на
края век
накладывают
2–3 стежка
узлового
шва, которые
снимают
через одни-двое
суток.
При
значительных
повреждениях
выпавшего
глазного
яблока и при
гнойном
воспалении
его
показана
энуклеация
— удаление
глазного
яблока.
Операцию
производят
при боковом
положении
животного под
местным
обезболиванием,
которое
достигается
блокадой
глазничного
нерва. Операция
состоит в
том, что
круговым
разрезом ножницами
отделяют
конъюнктиву
(если она не
разорвана) по
ее своду.
Затем
отсекают
все
надорванные
мускулы
вблизи их
прикрепления
к глазному
яблоку.
После этого
ножницами
же, подведенными
под
основание
глазного
яблока, перерезают
зрительный
нерв. Удалив
глазное яблоко,
раневую
полость
тампонируют
марлей, пропитанной
йодоформенным
эфиром или
раствором риваноля,
для
удержания
которой на
края век
накладывают
2–3 стежка
узлового
шва. Снимают
шов и сменяют
тампон на
5–6-й день.
ПРОДОЛЖЕНИЕ--
|